0 de 15 preguntas completado
Preguntas:
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- 10
- 11
- 12
- 13
- 14
- 15
Información
Enfermería Cardiovascular.
You have already completed the Test before. Hence you can not start it again.
Test is loading...
You must sign in or sign up to start the Test.
You have to finish following quiz, to start this Test:
Your results are here!! for" EXP. CARDIOVASCULAR 4 "
0 de 15 preguntas contestadas correctamente
Tu tiempo:
El tiempo se ha terminado
Your Final Score is : 0
You have attempted : 0
Number of Correct Questions : 0 and scored 0
Number of Incorrect Questions : 0 and Negative marks 0
| Puntuación de promedio: |
|
| Tu puntuación |
|
-
No asignada a ninguna categoría
You have attempted: 0
Number of Correct Questions: 0 and scored 0
Number of Incorrect Questions: 0 and Negative marks 0
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- 10
- 11
- 12
- 13
- 14
- 15
- Contestada
- Revisada
-
Pregunta 1 de 15
1. Pregunta
1 pointsEl test de Allen se realiza para:
Correcto
Incorrecto
El test de Allen se realiza para comprobar si hay circulación colateral antes de la punción de la arteria radial.
Se comprimen con los dedos las arterias cubital y radial a nivel de la muñeca y se comprueba la vascularización (cambio de coloración de la piel de la palma de la mano) al quitar la presión sobre la arteria cubital y la radial de forma intermitente. Un test de Allen positivo detectaría problemas de isquemia arterial o defecto en la circulación colateral de la mano, por lo que contraindicaría la gasometría en dicha arteria.Unattempted
El test de Allen se realiza para comprobar si hay circulación colateral antes de la punción de la arteria radial.
Se comprimen con los dedos las arterias cubital y radial a nivel de la muñeca y se comprueba la vascularización (cambio de coloración de la piel de la palma de la mano) al quitar la presión sobre la arteria cubital y la radial de forma intermitente. Un test de Allen positivo detectaría problemas de isquemia arterial o defecto en la circulación colateral de la mano, por lo que contraindicaría la gasometría en dicha arteria. -
Pregunta 2 de 15
2. Pregunta
1 points¿Cuál es la secuencia de soporte vital básico en adultos, según las Recomendaciones 2021 del European Resuscitation Council?:
Correcto
Incorrecto
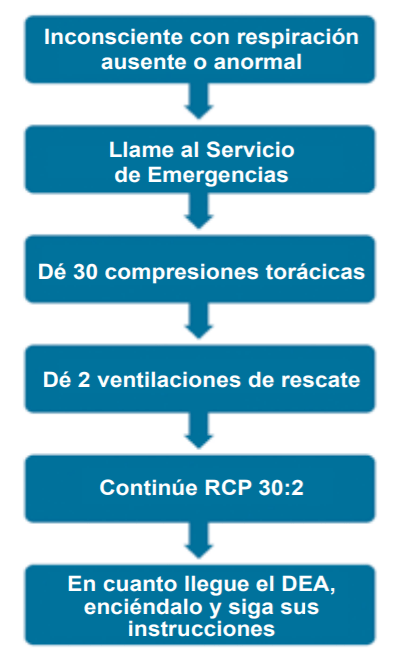 Unattempted
Unattempted

-
Pregunta 3 de 15
3. Pregunta
1 points¿Cuál de las siguientes venas del miembro superior pertenece a la red venosa profunda?:
Correcto
Incorrecto
–Sistema venoso profundo: subclavia, axilar o humeral, braquiales, interóseas anteriores, radiales, cubitales, arco venoso palmar profundo, venas metacarpianas palmares y venas digitales palmares.
–Sistema venoso superficial: cefálica, basílica, vena mediana del codo, mediana del antebrazo, cefálica del codo, mediana y basílica del codo, perforantes, arco venoso palmar superficial, y venas intercapitularesUnattempted
–Sistema venoso profundo: subclavia, axilar o humeral, braquiales, interóseas anteriores, radiales, cubitales, arco venoso palmar profundo, venas metacarpianas palmares y venas digitales palmares.
–Sistema venoso superficial: cefálica, basílica, vena mediana del codo, mediana del antebrazo, cefálica del codo, mediana y basílica del codo, perforantes, arco venoso palmar superficial, y venas intercapitulares -
Pregunta 4 de 15
4. Pregunta
1 pointsSeñale la respuesta correcta respecto de la Prueba de Marcha de los 6 minutos o Test de los 6 minutos (PM6M):
Correcto
Incorrecto
La Prueba de Marcha de los 6 minutos o Test de los 6 minutos (PM6M) evalúa de forma integrada la respuesta de los sistemas respiratorio, cardiovascular, metabólico, músculo esquelético y neurosensorial al estrés impuesto por el ejercicio.
-Consiste en realizar un recorrido de ida y de vuelta un tramo de pasillo de 30 m de longitud delimitado. El paciente deberá ir en compañía del examinador, quien previamente le ha informado de las características de la prueba. En condiciones basales, se tomarán los signos vitales (frecuencia cardíaca y saturación de oxígeno en reposo) y se registrará el grado de disnea y de fatiga de las extremidades inferiores según escala de Borg modificada. El paciente tiene que recorrer la mayor distancia posible en 6 min (sin descansos). La prueba continúa mientras el paciente presente una SatO 2 ≥ 85% y se encuentre asintomático. Al finalizar se recogen los datos finales de la prueba: SatO 2, pulso, grado de disnea y fatiga de extremidades inferiores según la escala de Borg modificada. Se registrará la distancia recorrida.
Esta prueba no se contraindica en el embarazo.Unattempted
La Prueba de Marcha de los 6 minutos o Test de los 6 minutos (PM6M) evalúa de forma integrada la respuesta de los sistemas respiratorio, cardiovascular, metabólico, músculo esquelético y neurosensorial al estrés impuesto por el ejercicio.
-Consiste en realizar un recorrido de ida y de vuelta un tramo de pasillo de 30 m de longitud delimitado. El paciente deberá ir en compañía del examinador, quien previamente le ha informado de las características de la prueba. En condiciones basales, se tomarán los signos vitales (frecuencia cardíaca y saturación de oxígeno en reposo) y se registrará el grado de disnea y de fatiga de las extremidades inferiores según escala de Borg modificada. El paciente tiene que recorrer la mayor distancia posible en 6 min (sin descansos). La prueba continúa mientras el paciente presente una SatO 2 ≥ 85% y se encuentre asintomático. Al finalizar se recogen los datos finales de la prueba: SatO 2, pulso, grado de disnea y fatiga de extremidades inferiores según la escala de Borg modificada. Se registrará la distancia recorrida.
Esta prueba no se contraindica en el embarazo. -
Pregunta 5 de 15
5. Pregunta
1 pointsUsted trabaja en una planta de cuidados intermedios de cardiología. La señora R.R.G., que está conectada a telemetría, presenta una clínica de mareos y disminución del nivel de conciencia y al mirar el monitor usted observa que le ha bajado la frecuencia cardiaca, que presenta un intervalo PR constante, pero que unas ondas P conducen complejos QRS y otras no. ¿Qué tipo de bloqueo aurículo-ventricular presenta la paciente?:
Correcto
Incorrecto
Bloqueo AV de segundo grado Tipo Mobitz II: El intervalo PR permanece constante. Los latidos (P) se conducen de manera intermitente y los complejos desaparecen, en general en ciclos repetidos cada tres (bloqueo de 3:1) o cuatro (bloque de 4:1) ondas P. Hay bloqueo súbito de la conducción AV sin que exista alargamiento del intervalo PR previo. Es patológico.
-Bloqueo AV de primer grado: Después de todas las ondas P normales se encuentran complejos QRS, pero el intervalo PR es más largo que el normal (> 0,20 segundos).
-Bloqueo AV de segundo grado tipo Mobitz I, el intervalo PR se prolonga de manera progresiva con cada latido hasta que un impulso auricular no se conduce y no aparece el complejo QRS (fenómeno de Wenckebach); la conducción AV se reinicia con el siguiente latido y la secuencia se repite
-Bloqueo AV de tercer grado: No existe relación entre las ondas P y los complejos QRS (disociación AV) en el bloqueo AV de tercer grado. La frecuencia de la ondas P es mayor que la de QRS. El ritmo subyacente aquí es un ritmo de escape de la unión con complejos QRS estrechos y una frecuencia de aproximadamente 65 latidos/minuto.
Unattempted
Bloqueo AV de segundo grado Tipo Mobitz II: El intervalo PR permanece constante. Los latidos (P) se conducen de manera intermitente y los complejos desaparecen, en general en ciclos repetidos cada tres (bloqueo de 3:1) o cuatro (bloque de 4:1) ondas P. Hay bloqueo súbito de la conducción AV sin que exista alargamiento del intervalo PR previo. Es patológico.
-Bloqueo AV de primer grado: Después de todas las ondas P normales se encuentran complejos QRS, pero el intervalo PR es más largo que el normal (> 0,20 segundos).
-Bloqueo AV de segundo grado tipo Mobitz I, el intervalo PR se prolonga de manera progresiva con cada latido hasta que un impulso auricular no se conduce y no aparece el complejo QRS (fenómeno de Wenckebach); la conducción AV se reinicia con el siguiente latido y la secuencia se repite
-Bloqueo AV de tercer grado: No existe relación entre las ondas P y los complejos QRS (disociación AV) en el bloqueo AV de tercer grado. La frecuencia de la ondas P es mayor que la de QRS. El ritmo subyacente aquí es un ritmo de escape de la unión con complejos QRS estrechos y una frecuencia de aproximadamente 65 latidos/minuto.
-
Pregunta 6 de 15
6. Pregunta
1 pointsEstás en consulta de crónicos de un Centro de Salud, atendiendo a un hombre de 61 años, con hipertensión arterial, dislipemia, sobrepeso y
fumador. ¿Cuál de los siguientes parámetros necesitarías para valorar su riesgo cardiovascular con la tabla SCORE?:Correcto
Incorrecto
La tabla SCORE (Systematic Coronary Risk Evaluation) estima la probabilidad de morir por enfermedad cardiovascular, coronaria y no coronaria, en los próximos 10 años (riesgo cardiovascular).
Son tablas sencillas de utilizar porque incluyen pocos parámetros: edad (40-65 años), sexo, presión arterial sistólica (PAS), colesterol total (CT), colesterol unido a lipoproteínas de alta densidad (cHDL) y tabaquismo.
Unattempted
La tabla SCORE (Systematic Coronary Risk Evaluation) estima la probabilidad de morir por enfermedad cardiovascular, coronaria y no coronaria, en los próximos 10 años (riesgo cardiovascular).
Son tablas sencillas de utilizar porque incluyen pocos parámetros: edad (40-65 años), sexo, presión arterial sistólica (PAS), colesterol total (CT), colesterol unido a lipoproteínas de alta densidad (cHDL) y tabaquismo.
-
Pregunta 7 de 15
7. Pregunta
1 pointsLa Tetralogía de Fallot se caracteriza por tener 4 lesiones asociadas. Señale la opción incorrecta:
Correcto
Incorrecto
La tetralogía de Fallot, enfermedad congénita, se caracteriza por 4 anomalías:
-Comunicación interventricular grande
-Estenosis de la válvula pulmonar. NO estenosis de aorta.
-Hipertrofia ventricular derecha
-Cabalgamiento de la aorta sobre el ventrículo derecho y el tabique interventricular.Unattempted
La tetralogía de Fallot, enfermedad congénita, se caracteriza por 4 anomalías:
-Comunicación interventricular grande
-Estenosis de la válvula pulmonar. NO estenosis de aorta.
-Hipertrofia ventricular derecha
-Cabalgamiento de la aorta sobre el ventrículo derecho y el tabique interventricular. -
Pregunta 8 de 15
8. Pregunta
1 pointsEl síndrome aórtico agudo es una emergencia con alta mortalidad ¿Cuál es el principal factor de riesgo?
Correcto
Incorrecto
El síndrome aórtico agudo (SAA) se define por un proceso agudo de la pared aórtica que cursa con un debilitamiento de la capa media, lo que conlleva un riesgo de rotura aórtica y otras complicaciones.
Los factores de riesgo para SAA más importantes, además del síndrome de Marfan y el de Ehlers-Danlos, son la HTA sistémica y la edad avanzada (especialmente para HI y UAP)Unattempted
El síndrome aórtico agudo (SAA) se define por un proceso agudo de la pared aórtica que cursa con un debilitamiento de la capa media, lo que conlleva un riesgo de rotura aórtica y otras complicaciones.
Los factores de riesgo para SAA más importantes, además del síndrome de Marfan y el de Ehlers-Danlos, son la HTA sistémica y la edad avanzada (especialmente para HI y UAP) -
Pregunta 9 de 15
9. Pregunta
1 points¿Cuál de los siguientes es un método para determinar la frecuencia cardiaca de entrenamiento para un paciente con cardiopatía isquémica?:
Correcto
Incorrecto
La Fórmula de Karvonen es una fórmula matemática que permite determinar la frecuencia cardiaca de entrenamiento, teniendo en cuenta la frecuencia cardiaca máxima y la de reposo.
% de frecuencia cardíaca objetivo = (frecuencia cardíaca residual x % de intensidad) + frecuencia cardíaca de reposo.-Cálculo de frecuencia cardiaca máxima según la fórmula clásica (220-edad): máxima frecuencia cardiaca a la que puede llegar.
-El test de FINDRISK es una escala empleada para averiguar el riesgo de padecer una diabetes mellitus tipo 2.
-La escala de esfuerzo intermitente o escala de BORG es un método que permite cuantificar la intensidad del ejercicio, graduado de 0 (nada) a 10 (extremadamente duro) .Unattempted
La Fórmula de Karvonen es una fórmula matemática que permite determinar la frecuencia cardiaca de entrenamiento, teniendo en cuenta la frecuencia cardiaca máxima y la de reposo.
% de frecuencia cardíaca objetivo = (frecuencia cardíaca residual x % de intensidad) + frecuencia cardíaca de reposo.-Cálculo de frecuencia cardiaca máxima según la fórmula clásica (220-edad): máxima frecuencia cardiaca a la que puede llegar.
-El test de FINDRISK es una escala empleada para averiguar el riesgo de padecer una diabetes mellitus tipo 2.
-La escala de esfuerzo intermitente o escala de BORG es un método que permite cuantificar la intensidad del ejercicio, graduado de 0 (nada) a 10 (extremadamente duro) .Pista de ayuda
-
Pregunta 10 de 15
10. Pregunta
1 pointsIndique la opción correcta en relación con la prueba de mesa basculante para el diagnóstico de síncope:
Correcto
Incorrecto
La prueba de mesa basculante induce una acumulación máxima de sangre en las venas, lo que puede desencadenar un síncope vasovagal (neurocardiogénico) y reproducir los signos y síntomas asociados con este cuadro (náuseas, mareos, palidez, hipotensión arterial y bradicardia). La situación clínica que se corresponde con la prueba de basculación es el síncope reflejo desencadenado por permanecer en posición vertical durante largo tiempo. Sin embargo, esta prueba también puede ser positiva en pacientes con otras formas de síncope reflejo y en pacientes con síndrome del seno enfermo.
La clasificación más frecuentemente utilizada para definir la respuesta positiva en la prueba de mesa basculante se define en el Vasovagal Syncope International Study (VASIS):
-VASIS 1 (mixta)
-VASIS 2A (componente cardioinhibidor sin asistolia)
-VASIS 2B (componente cardioinhibidor con asistolia)
-VASIS 3 (componente vasopresor).B)En caso de administrar nitroglicerina, se recomienda una dosis fija de 300-400 μg sublingual administrada con el paciente en posición vertical.
C)En la fase de bipedestación, se recomienda un ángulo de inclinación de la mesa de entre 60º y 70º.
D)Antes de colocarse en decúbito supino, se recomienda que el paciente permanezca en supino al menos 5 minutos, si no se ha
colocado una vía venosa, y al menos 20 minutos desde la canalización de una vía venosa. Unattempted
Unattempted
La prueba de mesa basculante induce una acumulación máxima de sangre en las venas, lo que puede desencadenar un síncope vasovagal (neurocardiogénico) y reproducir los signos y síntomas asociados con este cuadro (náuseas, mareos, palidez, hipotensión arterial y bradicardia). La situación clínica que se corresponde con la prueba de basculación es el síncope reflejo desencadenado por permanecer en posición vertical durante largo tiempo. Sin embargo, esta prueba también puede ser positiva en pacientes con otras formas de síncope reflejo y en pacientes con síndrome del seno enfermo.
La clasificación más frecuentemente utilizada para definir la respuesta positiva en la prueba de mesa basculante se define en el Vasovagal Syncope International Study (VASIS):
-VASIS 1 (mixta)
-VASIS 2A (componente cardioinhibidor sin asistolia)
-VASIS 2B (componente cardioinhibidor con asistolia)
-VASIS 3 (componente vasopresor).B)En caso de administrar nitroglicerina, se recomienda una dosis fija de 300-400 μg sublingual administrada con el paciente en posición vertical.
C)En la fase de bipedestación, se recomienda un ángulo de inclinación de la mesa de entre 60º y 70º.
D)Antes de colocarse en decúbito supino, se recomienda que el paciente permanezca en supino al menos 5 minutos, si no se ha
colocado una vía venosa, y al menos 20 minutos desde la canalización de una vía venosa.
-
Pregunta 11 de 15
11. Pregunta
1 pointsUn paciente con insuficiencia cardíaca de 2 años de evolución refiere que le supone un gran esfuerzo ir del garaje a su casa (200 metros de distancia) con las bolsas de la compra, llegando muy disneico y con sudoración profusa. Hace dos semanas podía hacerlo con poco esfuerzo y una ligera sensación de fatiga. Cuando descansa un poco se recupera y no presenta síntomas. Según la Clasificación Funcional de la New York Heart Association (NYHA), ¿cuál ha sido la evolución del paciente?:
Correcto
Incorrecto
Ha pasado de un NYHA clase II a un NYHA clase III.
La clasificación de la NYHA de los pacientes con Insuficiencia Cardiaca en:
‐ Clase I: no existen síntomas ni limitación para la actividad física normal.
‐ Clase II: limitación leve de la actividad física. La actividad normal produce disnea, palpitaciones o fatiga.
‐ Clase III: limitación marcada de la actividad física. Se produce fatiga, palpitaciones o disnea incluso con actividades menores. Sólo están asintomáticos en reposo.
‐ Clase IV: Incapacidad para llevar a cabo cualquier actividad física sin incomodidad. Presentan fatiga, palpitaciones o fatiga incluso en reposo.Unattempted
Ha pasado de un NYHA clase II a un NYHA clase III.
La clasificación de la NYHA de los pacientes con Insuficiencia Cardiaca en:
‐ Clase I: no existen síntomas ni limitación para la actividad física normal.
‐ Clase II: limitación leve de la actividad física. La actividad normal produce disnea, palpitaciones o fatiga.
‐ Clase III: limitación marcada de la actividad física. Se produce fatiga, palpitaciones o disnea incluso con actividades menores. Sólo están asintomáticos en reposo.
‐ Clase IV: Incapacidad para llevar a cabo cualquier actividad física sin incomodidad. Presentan fatiga, palpitaciones o fatiga incluso en reposo. -
Pregunta 12 de 15
12. Pregunta
1 pointsDebido a la relación conocida como Ley de Einthoven entre las derivaciones del plano frontal, la colocación de los electrodos periféricos es correcta porque
Correcto
Incorrecto
La Ley de Einthoven afirma que si en cualquier momento dado se conocen los potenciales eléctricos de dos cualesquiera de las 3 derivaciones electrocardiográficas bipolares de las extremidades, se puede determinar matemáticamente la tercera simplemente sumando las dos primera.
Osea : DI + DIII = DII
Unattempted
La Ley de Einthoven afirma que si en cualquier momento dado se conocen los potenciales eléctricos de dos cualesquiera de las 3 derivaciones electrocardiográficas bipolares de las extremidades, se puede determinar matemáticamente la tercera simplemente sumando las dos primera.
Osea : DI + DIII = DII
-
Pregunta 13 de 15
13. Pregunta
1 pointsDE LAS SIGUIENTES MANIFESTACIONES CLÍNICAS DEL SHOCK CUANDO LOS MECANISMOS COMPENSADORES COMIENZAN A FALLAR, SEÑALE LA VERDADERA
Correcto
Incorrecto
Si fallan los mecanismos compensadores aparece oliguria/anuria, con diuresis inferior a 20 ml/h.
El resto de opciones indican una adecuada compensación del organismo.
Unattempted
Si fallan los mecanismos compensadores aparece oliguria/anuria, con diuresis inferior a 20 ml/h.
El resto de opciones indican una adecuada compensación del organismo.
-
Pregunta 14 de 15
14. Pregunta
1 pointsEl shock que se relaciona con alteraciones en el tono vascular por diversas causas, que se puede encontrar durante la valoración y cuidados de enfermería ante una situación crítica, se denomina: Señale la opción CORRECTA.
Correcto
Incorrecto
Shock distributivo: se produce por una disminución de las resistencias vasculares periféricas, que origina un descenso de la presión arterial hasta el punto de causar una insuficiente perfusión a los tejidos. Puede ser debido a: sepsis, anafilaxis, medular.
—Shock hipovolémico: resulta de la disminución del volumen circulante
—Shock cardiogénico: es la consecuencia de un fallo de bomba.
Unattempted
Shock distributivo: se produce por una disminución de las resistencias vasculares periféricas, que origina un descenso de la presión arterial hasta el punto de causar una insuficiente perfusión a los tejidos. Puede ser debido a: sepsis, anafilaxis, medular.
—Shock hipovolémico: resulta de la disminución del volumen circulante
—Shock cardiogénico: es la consecuencia de un fallo de bomba.
-
Pregunta 15 de 15
15. Pregunta
1 points¿Que síntoma es patognomónico de la pericarditis aguda?:
Correcto
Incorrecto
El roce pericárdico es patognomónico, es decir, específico de la pericarditis aguda. Se ausculta en el 60-85% de los casos.
Unattempted
El roce pericárdico es patognomónico, es decir, específico de la pericarditis aguda. Se ausculta en el 60-85% de los casos.

